展会新闻
老龄化加速,康复服务需求觉醒
2021.08.02
康复医院受到青睐的主要原因是收入增长快,盈利周期短。从逻辑上看,上市公司进入康复医疗行业主要通过民营医院,而康复科室在公立医院并不是重点科室,发展十分受限,这为民营康复医疗的差异化发展提供了机会。
01
康复医学:
当代医学不可或缺的组成部分
康复医学是当代医学体系不可或缺的一部分。它是 20 世纪中期出现的一个概念,和预防医学、保健医学、临床医学并称为“四大医学”。
1969 年世界卫生组织(WHO)首次对康复的概念进行了界定,1981 年对其进行重新定义:这是一门以消除和减轻病伤残患者 的功能障碍,弥补和重建其功能缺失,设法改善和提高病伤残患者各方面功能的医学学科,也就是功能障碍的预防、诊断、评估、治疗、训练和处理。
具体来说,主要涉及到 利用物理因子和方法(包括电、光、热、声、机械设备和主动活动)以诊断、治疗和预防残疾和疾病(包括疼痛),研究使病、伤、残者在体格上、精神上、社会上、职业上得到康复,消除或减轻功能障碍,帮助他们发挥残留功能,恢复其生活能力,工作能力以重新回归社会。

其中,运动疗法、作业疗法、言语疗法等是现代康复医学的重要内容和手段。
康复医学需要多个学科的配合从而实现全面康复的目标。这种工作方法称为多学科工作方法,并与相关学科结合从而产生了新的亚学科。
在具体康复治疗中,则常采取跨学科性工作方法,即几个相关的康复治疗学科相互协作,各学科不仅发挥本学科的技术专长, 而且在完成一任务时,要求在学科之间围绕一个共同目标——患者功能最大限度的恢复而相互配合、沟通、协调地完成自己应尽的职责。
在患者康复的全过程,从功能评估、 康复目标的拟订、治疗训练、复查、修订方案到最后总结,都应用这—协作组工作方法。
康复医学涉及的病种广泛,主要包括截肢、关节炎、手外伤、腰腿痛、颈椎病、肩周炎、 脑卒中、脊髓损伤、儿童脑性瘫痪、颅脑损伤、周围神经疾病及损伤等。
骨科和神经科疾病是康复医学最早和最主要的适应症。
近年来,心肺疾病、慢性疼痛、糖尿病、癌症、 艾滋病的康复也在逐渐展开。其中,重症、老年和功能性康复是近年来的发展热点。
►重症康复(High Dependent Unit, HDU)
重症康复集监护、治疗、护理和康复为一体,适合生命体征及病情趋于平稳,但仍需在监护下进行医疗护理和康复治疗的患者。
2019 年我国重症医学科收治病人数达到 211 万人,病死率为 8.3%。重症患者的病死率显著下降,但生存患者往往伴有很多功能障碍,严重影响着生活质量。
重症监护室患者在抢救生命之后存在的三大问题:包括躯体、认知和精神。
此外,获得性衰弱是生存者普遍存在的功能障碍。重症医学的发展催生了重症康复。重症康复科通过及早介入康复,可以有效提高生活质量,未来将从康复科前移,与临床学科的救治同步。
►老年康复
康复医学的一个分支,是针对 65 岁以上的老年人群功能障碍的预防、评定和治疗的方法。
涉及的范围很广,既有正常老化的功能退变,又有伴随疾病造成的功能障碍, 既针对老年期患病后的康复,又包括中青年残疾患者进入老年期后的康复。
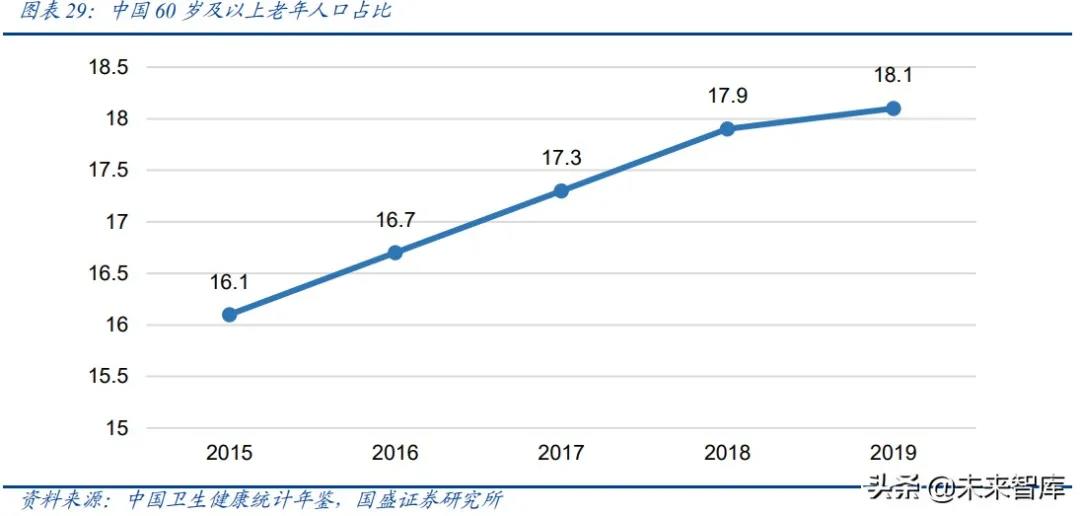
2010 到 2019 年,中国60岁以上老龄人口从1.78亿(13.3%)增加到 2.54 亿(18.7%),平 均每年增加约 840 万人。
根据第七次人口普查结果,我国65 岁及以上人口比重达到 13.50%(1.9 亿人),比 2010 年增加了 5.44%。
老龄化的加剧意味着与年龄相关性疾病群体规模正在增加。康复医疗对老年群体的生活质量起到很大的提升作用。具备综合性医疗服务的“医疗、康复、养老”模式将伴随着人口老龄化迎来巨大发展机遇。
►功能康复
运动疗法是针对有运动功能障碍的患者改善关节活动度、肌肉功能、恢复平衡和协调等方面的训练。
其中功能性训练是近年来逐渐兴起的疗法。主要针对骨骼肌肉系统损伤和骨科术后患者、竞体运动员和大众运动损伤。
传统的运动康复仅局限于医院和专业的康复中心,未来新技术使得运动康复逐步渗透到社区和家庭当中。
与各种康复方向相对应,康复医学的适用对象十分广泛,主要包括以下四种人群:
急性伤病后及手术后的患者。
无论是处在早期、恢复期或是后遗症期,只要存在功能障碍,就是康复医学的对象。
▐各类残疾者。
包括肢体、器官和脏器等损害所引起的各类残疾者,有肢体残疾、听力语言残疾、视力残疾、精神残疾、智力残疾、脏器残疾等。全世界残疾人占全球人口 10%左右,且每年残疾人的总数还有增加的趋势。
▐各种慢性疾病患者。
其病程缓慢或反复发作,相应的脏器与器官出现功能障碍,而功能障碍又加重了原发病的病情,形成恶性循环。对慢性患者的康复治疗既可以帮助其功能恢复,也有助于防治原发病的进一步发展。
▐年老体弱者。
按照自然规律,老年人的脏器与器官功能逐渐衰退,其功能障碍严重影响健康,需要康复医学的帮助。康复措施有助于延缓衰老过程,提高生活质量。随着全球人口老龄化出现,其康复正受到更多的关注。

02
他山之石:
美、英、日的康复行业发展之路
►美国:完善的三级康复医疗体系
美国康复医学发展处于国际领先地位。美国的三级康复医疗服务体系大致分为急性期康复(Acute Rehabilitation)、急性期后治疗(Post-Acute Care,PAC)和长期照顾(Long Time Care,LTC),目前已经形成了“基本格局稳定,家庭护理逐步增多”的发展趋势。
其中, 机构又分为:
住院康复机构(IRFs):仅限于预期在合理时间段内会有显著功能改善以及有可能重 返社区环境的患者,既可是位于急性治疗医院内的独立区域,也可是一个独立机构;
长期急性护理机构(LTACs):提供急性期后康复治疗的患者住院机构;
专业护理机构(SNFs):为需要日常专业护理或康复服务的患者提供康复治疗。
❶ 美国的临床康复医疗具有全面性、先进性、协同性、早期化的特点:
▐ 全面性
康复医疗机构的全面性与康复治疗的全面性是美国康复医疗服务的特点之一。
在联邦政府的支持下,不仅医院设有各类康复医疗科室,还在各地区设有独立的康复医疗中心,中心床位设置一般≤200张床位。
美国的康复医疗机构主体形式包括住院康复、门诊康复、社区康复、家庭康复,同时以长期入院、短期入院、日托、 夜托为依托与发展方向构成一个从上到下较为完善的康复医疗系统。
在具体康复治疗方式上,康复医学与内科、外科、神经内科、骨科等科室相结合,同时在治疗手段方面,将理疗、心理治疗、语言治疗、作业治疗等结合为一个完整的服务链。
▐ 先进性
美国医疗器械占据了全球 41%的市场份额,产品的出口极大地刺激了美国医疗器械的发展。
而庞大的市场发展,刺激了器械科技和产品的进步,从而决定了其康复医疗设备的先进性。
▐ 协同性
美国的康复医学运行机制以康复医师为中心,康复治疗师,包括物理治疗师、职业治疗师、语言治疗师、心理治疗师,以及护理人员等在康复医师的领导与指示下共同合作、协调完成康复治疗的过程。
▐早期化
美国康复医疗服务更倾向于早期康复治疗,提倡“前置介入”,通过对入院患者,即处于急性康复期的病人开展床边康复,保障康复治疗提早介入,帮助患者更快进行恢复。
❷ 美国康复医疗机构数量众多,约三万家左右,近几年趋于稳定。
美国康复机构分布整体呈现“正金字塔”型,数量最多的是专业护理机构,有 15000 多家,占 50%以上。由于家庭护理具有上门护理的便利性,且受 Medicare 计划覆盖,推动了业务的快速增长,数量已经占到 40%左右。
而设立在综合医院内的康复科和康复病床规模都比较小,平均床位 24 张;康复专科医院则相对大一些,床位可达一百多张。
全部平均康复医院床位数为33张,住院周期为12.7天,Medicare 平均给付 20153 美元。
❸ 美国多次改变了对康复医疗的支付规则,当前采用 FRGs-FIM 的模式。
据美国国家卫生 统计中心统计,美国全部康复费用每年约为 592 亿美金,但该数字在卫生总费用的占比 仅为个位数,其支付模式主要分为 3 个阶段:
▐ 第一阶段,按服务付费(1965-1982 年)
该阶段住院康复医疗和急性病住院医疗费用尚未分开,医疗提供方提供服务后,按照报销标准和比例进行结算,即后付费制度。
▐ 第二阶段,综合医院与住院康复医院支付政策分化(1982-2002 年)
20 世纪 80-90 年代,美国康复医疗体系在医疗保险制度的指导下,借助 DRGs 政策, 使用预付制,迎来快速发展期。
但由于DRGs 在当时仍处于雏形阶段,主要适应症是针对诊断明确、治疗方法相对一致、治疗程序相对稳定且住院时间较短的疾病, 而住院康复医疗、精神类疾病等四类治疗住院时间长、治疗复杂且费用高,未采取 DRGs 支付办法,继续沿用按服务付费制。
在此背景下,由于对急性病住院医疗实施 DRGs 定额预付制,对康复住院医疗实施按服务项目支付的后付制,一方面促使综合性医院和急诊医院尽可能地加快周转,将患者转入非急性病或专科医疗机构。另一方面为了获得更多的费用补偿,大力扩充康复床位或新建康复医疗机构。
对急性后期治疗 PAC 的需求应运而生,带来了几十年美国康复医学发展的黄金时期。
康复专业医疗机构、长期护理机构数量快速增长,康复费用也相应激增,1985~1995 年的10 年间,Medicare 支付的康复医疗费用以每年 20%的速度递增,到1995 年超 过了4.3 亿美元。
其后美国多次临时调整了支付价格,但支付模式未有变动。
上述的美国五大上市康复医疗机构 Encompass Health、Select Medical、Kindred Healthcare、Genesis Health 和 US Physical Therapy 均在这个期间成立,茁壮发展, 并成功实现上市或收购等资本运作。
▐ 第三阶段:预付制时期 FRGs(2002 年至今)
2002 年后在 DRGs 定额预付之基础上,将“功能状况”作为判断因子,急性后期康复机构开始采用 FRGs-FIM(Function Related Groups - Function Independent Measure) 付费制度,以改善患者功能、确保流畅转诊为首要目标,建立起系统发展、全面覆盖的康复服务体系。
FRGs-FIM以患者功能障碍水平、年龄和并发症为单位计算定 额,先按残疾、残损的标准将患者分类,再按患者功能状况和年龄分为若干组,测算出每组每个分类级别的医疗费用标准,并结合住院天数确定一个费用定额,以每个出院患者为支付单位。
该体系下,治疗方案得到优化,住院周期及疗效得到有效管控, 同时大大降低了费用支出,延用至今。
住院康复服务是美国康复医疗机构的主要收入来源。从较大的三家上市康复医疗机构Encompass Health、Selected Medical 和 Kindred Healthcare 的运营情况来看,住院康复和重症康复营收体量大,该类项目在 Medicaid 和 Medicare 中的报销比例也较高。
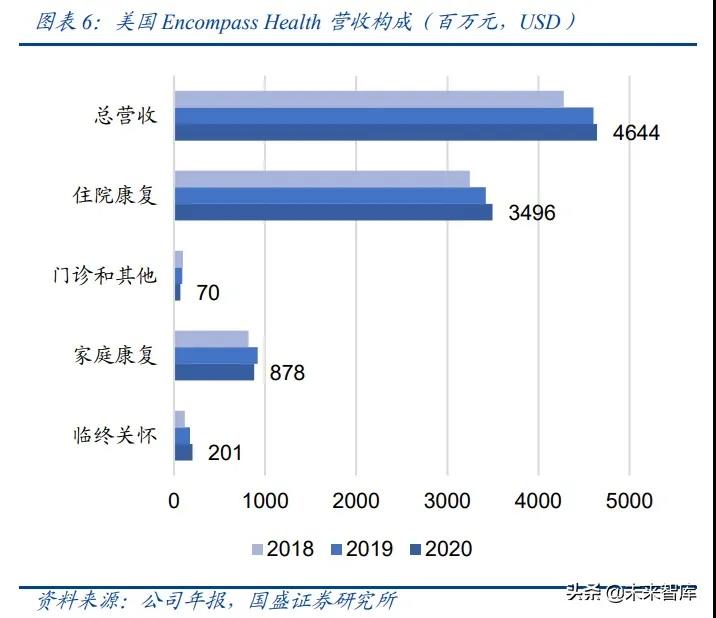
Encompass Health是美国最大的住院康复服务提供商。 Encompass Health 原名HealthSouth(南方保健),1986 年在纳斯达克上市。
1988 年以 HRC 的代码挂牌纽交所之后,公司开始全美布局。
至 1990 年,南方保健康复公司在全美已拥有 50 家连锁医院, 并在 1992 年完成了超过 4 亿美元的年收入。
1993 年,南方保健康复公司开始了以收购为长远战略目标的扩张,在美国、英国、澳大利亚等国家拥有超过两千多所医疗机构, 并在全球雇佣了五万多名医生,每天接诊量超过 12 万。
公司发展期间,经历了一次会计丑闻,1991 年 Medicare 指控南方保健公司旗下医院存在非法增加门诊治疗和住院费用的情况,伴随 Medicare 修改医保资金偿付方法,公司的年利润直降 93%。同时 1998 年“虚假做账”的真相浮出了水面。
其后,从危机中恢复的南方保健相继出售了自己的门诊和诊断业务,并于2014 年收购家庭护理供应商 Encompass Home Health 并更名,确立了住院康复与家庭康复的两大主要发展方向。
从目前该公司的患者接诊数、营收及医院数量 三个指标看,Encompass Health 已经成为全美同类业务中的佼佼者,2020 年营收约 46 亿美元,市值已经超过了 60 亿美元。
从 1984 年创建至今的 35 年里,经历了三次更名和更换 CEO 的风雨飘摇后,依旧能稳步向前,走在健康发展的路上。
康复医疗的支付对相关上市公司有较大的影响。
Kindred Healthcare 于 2018 年 6 月底, 终止在纽交所股票交易,暂时退出二级市场舞台,其原因之一就在于对全美最大到家护 理服务运营商 Gentiva Health 的收购,叠加主要支付方 Medicare 控制报销比率。
2017 年 支付价格比前一年总体下降了 0.7%,而 Kindred Healthcare 到家护理业务 75%以上的收入来自 Medicare 报销。
临终关怀业务则有 94%来自于 Medicare,对 Medicare 支付价格的下降对公司的整体收入影响很大,导致了公司财务情况恶化,并最终退市。
❹ 康复领域仍然是美国医疗产业中一个相对薄弱的分支。
根据美国医疗照顾和医疗辅助中 心(CMS)的统计数据,美国 2015 年有 9164 名是康复专科或亚专科医生,占临床医生 的 1.1%,每 35074 名美国人,有 1 名康复科医生。
美国的康复医生数量,是家庭全科医生或普通内科医生数量的约 1/10。
其医疗教育培养模式相对稳定和系统,对康复医学人才的要求较高。
康复治疗师一般在经历 4 年本科培养后,便可执业,但随着康复医疗的发展和居民对康复医疗要求的不断提高,大多数治疗室会选择更高学历的康复治疗师, 以在临床获得更好的治疗效果。
相比于治疗师,康复医生的要求则相对会高一些,除了 必须取得博士学位,同样要进行专科医师培训,取得康复医师执照后方可单独执业。
►英国:为人群提供高福祉的康复服务
英国康复医学历史悠久,发展水平较高。根据英国卫生部 2016 年年度统计数据,英国有 1200 万残疾人士,约占人口数的 1/5。
英国的各级康复机构分工明确,主要以专门康复机构与大医院中康复科室的形式存在。
康复工作由康复医师和康复治师团队协作完成, 各级康复机构的分工不同,大型综合康复中心较为少见,侧重于各个专业分科的专门康复机构、以及综合医院内的康复科室则相对普遍。
主要由专门康复机构、综合医院中的 康复科室、日间康复门诊、社区康复中心、军事康复中心五类构成。
英国康复医疗服务的提供方式不同,其康复医疗服务有自己的特点。
▐ 资源合理配置。
英国国家健康体系(NHS)在国家卫生部的统一领导下,合理统筹分配各级医疗机构资源,为居民提供较为完善的康复医疗服务。
▐ 学科融合。
将各科室与康复医学相结合,在神经科、老年病科、风湿病科等康复需 求量大的病区中,派遣了康复治疗师合作进行转诊,及时向患者、家属甚至病区医 护人员传播康复理念和知识,联系了康复和综合医疗科室。
▐ 高福祉水平,有能力投入大量资金。
英国康复医学会(BSRM)曾于 2009 年出版了《国家卫生体系内慢性疾病康复服务英国康复医学会标准》,侧重于神经康复机构设置, 要求每 1-3 百万人口必须配有一家康复机构(S5),每 100 万人口至少提供 60 张床位,其中专业康复机构最少需要20张左右的床位;且康复服务必须每天 24 小时向患者开放(条目 S16);所有重大康复会议必须由各个学科共同参与(S17)。
以患者为中心。
同整个 NHS 系统的其他组成部分相一致,康复医疗服务同样坚持以患者为中心,致力于提高患者满意度,形成了入院-出院-回归家庭和社区、从机构康复到社区康复的一条服务链。
将医院营造为更为温馨舒适的环境,减轻患者压力,设立影院,调节患者心理健康,辅助治疗。
对幼儿、老人等特殊患者的康复服务更具反馈性,进行家访以保障患者及时得到康复服务。
▐ 英国具有独特的支付体系。
自 NHS 在1984 年成立以来,绝大多数英国居民享受了免费服务,其资金主要来自普通税收,而不是保险支付,康复医疗服务同样享受 NHS 系统的免费使用原则。
具体来看,NHS 分为两部分:初级医疗以及二级医疗,初级医疗是大部分患者最先接触的机构,二级医疗又被称为急性医疗,分为选择性医疗和急诊。
其中,选择性医疗由特定专业的医师或外科医生提供,需要通过全科医生转诊,而康复机构或科室通常都属于二级医疗范畴。
也就是说,住院病人或者通过全科医生(GP)转诊的患者,才能够享受康复服务,甚至综合医院的康复门诊、社区康复中心也都需要 GP 转诊。
英国在康复医疗师的培养模式上与其他发达国家无异,康复医师和康复治疗师在经过大学或专业康复学校教育后,取得医学学位;毕业生首先要在国家认可和制定的医疗机构进行 4 年专业进修,随后通过国家考试,取得康复医师执照后方可从业。
►日本:老龄化背景下的需求识别
日本是亚洲国家中康复医学较为发达的国家。日本的康复医学起源于二战后,最初服务于退伍受伤士兵以及因患脊髓灰质炎而致残的居民,受康复理念发展的影响,康复医疗服务逐渐扩展为全体伤残人群。
一般根据治疗疾病的不同将康复设施建设分为心血管系统康复设施、脑血管疾病康复设施、运动系统康复设施、残疾患儿康复设施、呼吸系统 康复设施、难治性神经系统疾病康复设施,以及集团交流康复设施等七大类。每一类又根据规模大小及人员配备情况分为Ⅰ、Ⅱ、Ⅲ型。
虽然相对欧美国家起步晚,但依靠高科技和高投入,以及完善的人才培养体系,已建立了一套从急性期住院、恢复期住院、短期住院、社区康复、日间照料、家庭康复、访问康复等一系列成套康复体系,康复对象不仅涵盖各种身体、心理问题的残疾人,还覆盖了老年人、生活需要辅助者。具有以下特点:

国民康复意识强。
同英国类似,日本的康复医疗也坚持以患者为中心,但值得一体 是,由于普遍的国民康复意识强于他国,康复医师、康复治疗师与护理人员之间配 合更为默契。
▐强调学科融合。
无论是门诊康复、综合性医院康复科或康复中心,康复医师必须掌 握肌电图等必备的诊疗技术,另外,假肢支具、轮椅等方面的知识与技能也是日本 康复医师必修课。
▐ 分工明确。
日本康复医师与治疗师职责分明,医师的工作是会诊病人,解决临床诊断与治疗,并做功能评定,确定障碍的程度,而治疗师的工作是根据医生的处方进行相关专业的功能评估及治疗,严格执行医师处方。
▐ 需求拆分促进了日本机构与体系转变。
为解决老年人长期住院不出产生的医疗费用负担, 日本在 2000 年开始实行的介护保险制度,缓解了“社会性住院”问题。
2001 年,日本厚 生省和劳动省合并成为厚生劳动省,以及《国际功能,残疾和健康分类》(ICF)概念引 入日本,将康复与养老需求进行了一定程度的拆分,为日本康复事业的发展注入了新的活力和理念。
尤其是随着早期康复的引入,医院中各个科室合作越发紧密。医院可以建立恢复期病房,与之相对应的各个康复机构的运营管理模式和服务管理模式也发生了巨大变化,日本康复事业真正实现了腾飞。
▐ 日本采取了保险全覆盖的方式。
康复医疗以“根据康复疗效收费”为准则,按照单位和点数收费,每治疗 20 分钟计 1 单位,在不同规模的康复设施 1 单位所对应的点数不同,点数收费标准相同,为 1 点计费 10 日元。
例如,在社区康复设施中,1 单位计 100 点,治 疗费用为 1000 日元,而在规模较大的综合康复设施 1 单位计 235 点,也就是治疗费用为 2350 日元。医疗保险按照疾病程度分配总的点数。
在恢复期康复病房中根据患者残疾程度不同分为两类基本住院费用标准,标准 1 为每天 1720 点,标准 2 为每天 1600 点,在病房中重症患者大约占 20%以上。
这种政策制定的鼓励患者选择社区机构进行长期的康复治疗,促进了社区康复医疗机构的发展。
▐ 日本康复体系以养老需求和居家照护为主。
以日医学馆、损保控股、贝内斯控股、Tsukui、 西科姆为代表性的公司均以养老产业为主要方向。
作为世界上最早进入老龄化的国家之 一,日本目前 65 岁以上老龄人口已经占总人口的 30%,且比例不断走高,有康复需要的老年人日渐增多。
在专为应对此问题颁布的介护保险中,介护等级从移动、进食、排 泄、洗浴、穿脱衣、视听力、修饰、记忆力、情绪行为、工具使用 10 项合计 85 项细项标准将老人的介护等级分为 7 类。
介护等级必须经过指定程序经过官方指定机构进行评估,持有评估鉴定意见,并且每半年需重新评估一次。
介护评估等级为“要支援”的老 人,介护保险只给予报销上门居家养老服务项目和日间照料项目;“要介护”等级的可以 另外报销机构养老服务。
▐ 日本确立了较为细致的康复人才体系。
进入医疗机构的人员分工明晰,医生、康复专职 护士、理学治疗师(PT)、作业治疗师(OT)和语言康复师(ST)、护工,各司其职。
日本同样设有康复学校或者专业,培养康复专业人员。在康复医生培养上,学校修业 3 年以上,毕业者同样要经过 3-5 年的毕业后教育,通过国家康复医学会考核,才授以相应的职称。
学校并不只限于培养康复医师,也培养高水平的康复专门护士和护工,同时还设有专门的物理治疗专业,通过 3-4 年的专业学习,培养康复治疗师。

03
国内康复服务行业迎双重拐点
千亿蓝海市场迅速扩容
►四十年走出中国特色康复医学之路,行业发展迎来产业拐点与政策拐点
❶ 我国康复行业的发展大致经历了四个阶段
萌芽阶段(解放至 1957 年):
1949 年中华人民共和国成立后,我国尚无“康复医学” 的概念。由于学科领域不清晰,专业人才匮乏,独立的康复医学科的科学研究基本处于空白状态。
国家百废待兴,为了满足人们对伤病的治疗和疗养需求,康复医学的摸索仅在北京、上海、武汉、南京等大城市少部分开展。
前苏联援助我国建立了以理疗、体疗和疗养为主体的康复相关体系。
1954 年—1957 年间原卫生部在北京、 沈阳先后举办了理疗培训班和体疗培训班,培养了新中国第一代以南登昆、缪鸿石、 冯玉书、黄桦、唐德修等为代表的理疗专家和以曲绵域、周士枋、卓大宏、范振华、 陈庭仁、赵翱、吴慧敏等为代表的运动医学和体疗专家。
我国还选派了一批学者到前苏联攻读副博士学位,这些学者成为了我国康复医学的先驱和奠基人。
起步阶段(1958-1989 年):
现代康复医学的理念引入我国,我国康复医学的学科名称应用始于 1982 年。
当年,国家卫生部选择若干机构试办康复医疗中心,中山医学 院成立了我国第一个康复医学研究室。1988 年中国康复研究中心的落成标志着我国现代康复医学事业的起步。
提升阶段(1989 年-2008 年):
1989 年,卫生部规定二级以上医院必须建立康复医学科,是综合医院必须建立的12 个一级临床学科之一。
1991 年,《康复医学事业“八 五”规划》出台,残疾人的康复工作被纳入国家发展规划,并在“九五”、“十五”期间, 将康复行业的建设由点向面推开,二十余省、自治区、直辖市先后成立康复服务机 构。
发展阶段(2008 年至今):
2008 年汶川地震发生后,大规模伤员康复医疗工作启动, 激发了政府和公众对于康复医疗的重视,促进了多个康复中心项目启动。
党中央、 国务院在深化医药卫生体制改革的重大决策部署中提出“防治康”三结合的方针,将康复行业的发展列为重点任务。
“十二五”后,我国多省开始启动三级康复试点工作, 探索构建分层级、分阶段的康复医疗服务体系。
上世纪 80 年代正式起步以来,我国康复医学事业已取得巨大进步。
2010 年起,国家首次将运动疗法、作业疗法等 9 项康复项目纳入医保支付范围,标志康复医疗正式得到政府支持,成为基本医疗服务建设的一部分。
为进一步提高保障水平,满足广大参保人员对康复医疗的临床需求,2016 年,多部门联合发文要求将“康复综合评定”等 20 项康复项目也纳入医保,展现了我国对康复医疗价值逐步认可的趋势。
康复专科医院、综合医院康复医学科和其他社区中心是我国康复医疗体系的主要组成部分。
政策对公立及民营康复医疗机构的开设均设置了相应标准,对建筑、床位、人员、 科室与设备提出了具体要求、主要包括:康复医院、综合医院康复医学科、康复中心和护理中心。
目前暂不设一级康复医院,由基层医院提供基本康复、护理与居家照护等相关服务。
目前三级康复医疗体系格局初现,支付模式尚待明确。结合国际经验来看,我国不同类型的康复医疗服务基本已经覆盖了从急性期、康复期到长期照护的需求。
分布呈正三角式,顶端的早期介入、急性期及危重症康复机构因专业性要求高而相对较少,终端的普通康复、社区照护和居家养老类服务边界模糊,格局较为混乱。
三级康复医疗体系格局已初步构建,但未有清晰的梳理,机构间定位还未完全分离。
同时,发达国家医保模式以按病种支付或按疗效支付为主,并根据国情在康复领域作一定改革与创新以控制费用 支出。
而我国还处于医疗保障支付从总额预付制整体向 DGRs(疾病诊断相关分类)与 DIP(按病种分值付费)转变的试点和推广过程中,康复领域的特定支付方法和范围暂未定论,各地均不相同,尚待明确,未来可能会参考美国的 FRGs-FIM 模式发展。
❷ 我们认为,我国的康复行业已经逐步进入第五个阶段,即高速发展期:
核心的代表性拐点是以第七次人口普查数据为核心的“产业拐点”以及以《关于加快推进康复医疗工作发展的意见》为核心的“政策拐点”:
产业拐点:消费升级推动老龄化社会康复需求觉醒。
截至 2018 年年底,我国 60 岁 及以上老年人口达 2.5 亿,且其占比逐年升高,第七次全国人口普查数据显示,2020 年为 2.64 亿,占 18.7%,其中 65 岁及以上人口 1.9 亿,占 13.5%,已经呈现了较为严重的老龄化问题,且会在今后较长一段时期成为我国的基本国情。
在消费升级趋势和健康意识普及的大环境加持下,老年人将更加注重生命质量,康复医疗得到重视,成为极有增长潜力的黄金赛道。
政策拐点:康复医疗迎来政策顶层设计文件。
2021 年 6 月,国家卫生健康委、国家发展改革委、教育部、民政部、 财政部、国家医保局、国家中医药管理局、中国残联八部委制定了《关于加快推进 康复医疗工作发展的意见》。
《意见》奠定了下一阶段康复事业高速发展的基调,强调了三级康复网络建设的重要性,明确了康复早期介入、多学科合作和疑难危重症 康复的重要性。
《意见》提出到 2022 年,逐步建立一支数量合理、素质优良的康复 医疗专业队伍,每 10 万人口康复医师达到 6 人、康复治疗师达到 10 人,到 2025 年,每 10 万人口康复医师达到 8 人、康复治疗师达到 12 人的目标。目前来看,距 离该目标的实现还有一定距离。
►中国康复医疗市场规模为千亿级,景气度极高
康复医疗产业链较短,大致可以分为三个部分:
上游是康复器械、药物生产商;中游是 康复医疗机构,以及部分出售康复药物及器械的零售药店等机构;终端则是需要接受康 复治疗的患者。
康复治疗机构可分为:康复医院(康复专科医院)、康复科(综合医院中 的康复科)、康复门诊(康复诊所)、康复医疗院、准康复医疗机构(如长期留治机构、 病残护理院等)等。
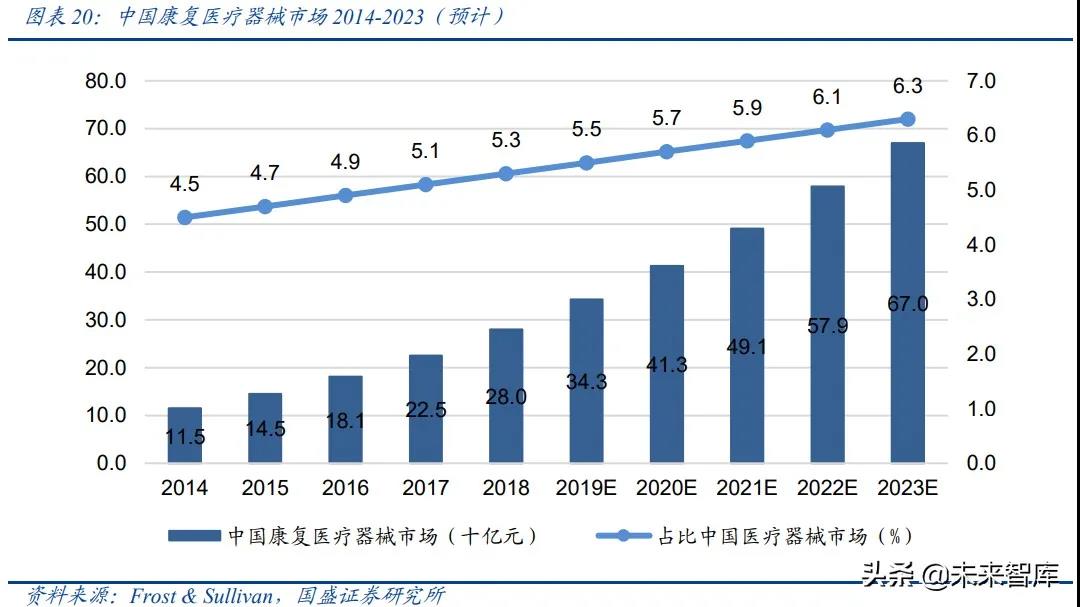
中国康复医疗器械市场增速高于医疗器械行业整体市场。根据弗若斯特沙利文,中国康复医疗器械市场规模从 2014 年的 115 亿元增长至 2018 年的 280 亿元,年复合增长率高 达 24.9%,预计未来仍将以 19.1%的复合增长持续快速扩容,2023 年市场规模将达到 670 亿元。
中国康复医疗服务市场潜力巨大。
根据毕马威分析,中国医疗卫生机构康服务总收入 2011 年为 109 亿元,2018 年为 583 亿元,期间年复合增长率达到 26.9%。以 2014-2018 年 20.9%的年复合增长率估计,康复医疗服务的市场规模 2021 年为 1032 亿元,其后结合群众康复意识增强,将以更高的速度继续增长,2025 年市场规模将达到 2207 亿元, 千亿市场亟待挖掘。
综合医院与康复专科医院服务总收入伴随卫生总费用不断上涨而稳步提升。2010 年中国 康复医院总收入为 25.60 亿元,2015 年为 70.21 亿元,5 年 CAGR 为 22.27%,2019 年增长至 160.06 亿元,4 年 CAGR 为 22.88%。
►国内康复服务市场面临供不应求的局面
康复医疗行业的市场需求逐年增加,尤其是住院服务。随着医疗卫生事业的发展和人民生活水平的提高,相关服务的利用显著增加。
数据显示,2010-2019 年间,我国康复医院门诊人数从 532.6 万人增长至 1149.7 万人,年均复合增速达 8.9%,2018 年门诊人数首次突破千万人次,2019 年医院康复医学科门诊总量高达 3468.9 万人次。
同期,康复医院出院人数从 20.4 万人增长至 89.0 万人,CAGR 约为 17.8%,2019 年医院康复医学科出 院总量为330.1万人次。其中,康复医院的服务提供量占医院康复医学科总量约1/3左右。
❶ 不同康复需求群体均呈现增长趋势
中国是全球康复需求最大的国家。根据《柳叶刀》研究统计,2019 年康我国复需求总人数达到 4.6 亿人。
分疾病看,肌肉骨骼疾病患者数量最多,2019 年达到 3.2 亿人,其次为感觉障碍和神经系统疾病,患者人群分别达到 1.4 亿人和 0.6 亿人。
分群体看,康复医学对应的患者人群主要包括术后康复群体、残疾人群体、慢性病患者 群体、年老体弱群体、产后恢复群体等。
术后康复群体:
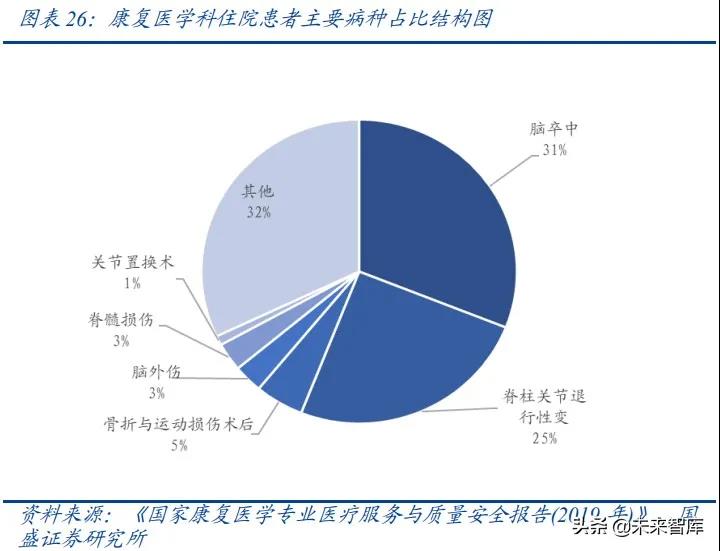
手术后康复人群主要来自心内科、骨科、神经科等。根据《国家康 复医学专业医疗服务与质量安全报告》,在 1897 家样本医院的康复医学科主要收治 病种中,脑卒中出院 45 万人次,占比 31%,脊柱关节退休性变出院 35 万人次,占 比 25%,骨折及运动损伤、脑外伤、脊髓损伤、关节置换术后的出院人次分别有 7.3、 4.2、3.7、1.3 万人次。
被调查的综合医院中 2018 年骨科早期(术后 24-48h 内康复介入)康复开展率为 8.69%,其中髋、膝关节置换手术后早期康复介入率为 36.21%,脊 髓损伤术后早期康复介入率为 26.70%。
神经内科病房早期康复开展率为 11.79%, 其中急性脑梗死早期康复介入率为 25.25%。重症医学科病房早期康复开展率为 15.85%。
以脑卒中为代表的神经系统疾病患者数量持续上升,我国拥有庞大的神经康复市场, 随着社会老龄化和城市化进程加速,康复医疗服务需求将持续增加。
根据弗若斯特沙利文数据显示,2018 年我国脑卒中患病人数已达 1600 万人以上,并呈现发病率逐年提高、患者年轻化的趋势。
神经系统疾病发病率持续增长的趋势决定了康复治疗在神经康复中越来越重要的地位,刚性康复医疗需求将持续上升。
残疾人群体:
中国残疾人联合会调查结果数据显示,1987 年我国各类残疾人总数约 5164 万人,到 2010 年末已达 8502 万人,预计 2020 年我国残疾人数突破 1 亿。
据《2019 年残疾人事业发展统计公报》,2019 年得到基本康复服务的持证残疾人及残疾儿童为 1043 万,只有不到 10%的人得到了不同程度的康复服务。
随着政策的不断推进及人们对健康需求不断提升,残疾人康复需求人数将快速增长,残疾人康复 服务前景十分广阔。
慢性病患病群体:
根据灼识咨询预测,2024 年中国的高血压、心脏病等慢性循环系 统疾病患者将达到 3.8 亿人,慢性呼吸系统疾病人数将达到 1.5 亿人,慢性肾病人数将达到 1.4 亿人,糖尿病人数将达到 1.3 亿人,乙肝丙肝人数高达 1 亿人。
慢性病具有病程长、费用贵、中后期致残致死率高的特点,是当前我国疾病预防与控制的重 点,随着健康教育的逐步推开,公众健康意识提升,慢性病康复市场将被开拓。
年老体弱群体:
65 岁及以上人口更是康复养老服务领域关注重点,早在 2000 年我 国 65 岁及其以上人口比重已经达到 7%,老年型结构初步形成。
根据《2018 年度中 国养老第三支柱发展元年报告书》,我国已经成为世界上老年人口最多的国家,根据预测,到 2050 年,我国老年人口数量将达到 4.87 亿,占总人口的 34.9%。
同时, 老年人健康状况不容乐观,2018 年我国人均预期寿命为 77.0 岁,人均健康预期寿命仅为 68.7 岁;患有一种以上慢性病的老年人比例高达 75%,失能和部分失能老年人 超过 4000 万人,老年人对健康服务的需求非常迫切。
产后恢复群体:
虽然近年来我国出生人口呈下滑趋势,但配合二胎与三胎政策的推出与深化,根据雪球网,2020 年仍有 1200 万新生儿,可粗略估计有 1200 万产妇具有产后康复需求。
科学的产后康复对于帮助女性恢复身体机能、持续母乳喂养具有 重要作用,随着国民经济水平的逐渐提高,我国产后康复市场有望持续增加。
❷ 康复服务的供给缺口持续存在
▐ 康复专科医院数量有限,公立机构增长缓慢。
目前在我国三级医疗康复体系中,康复医疗资源主要为疾病急性期患者服务,也就是集中在三级综合医院。
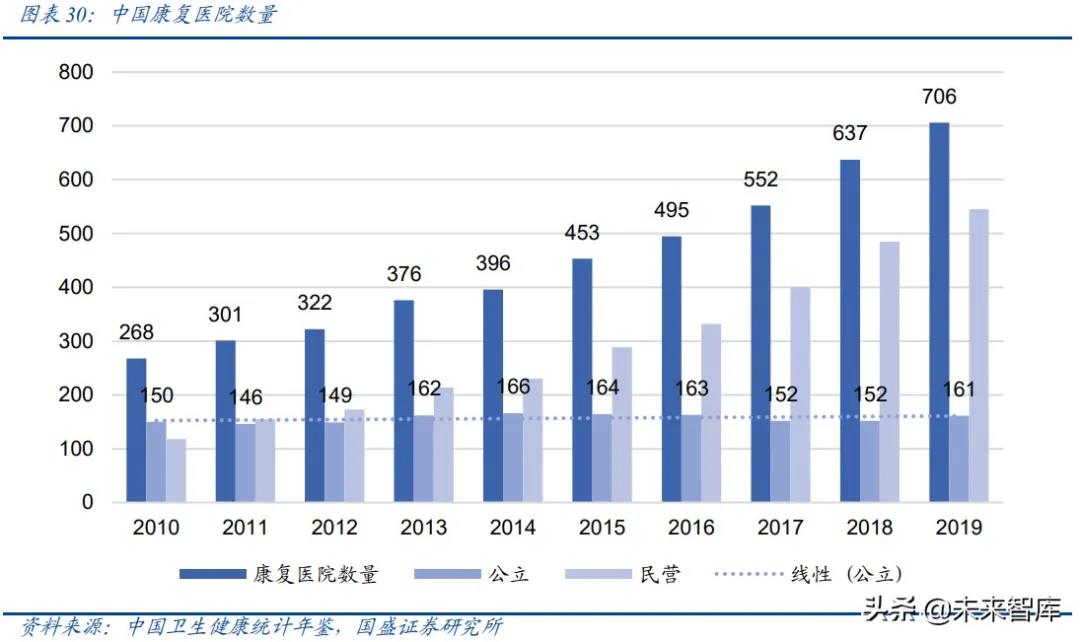
据卫健委发布的《2020 中国卫生健康统计年鉴》显示,2019 年,全国康复医院数量为 706 家,与综合医院 19963 家的数量相比,仅为其 3.5%左右,远不能满足人民的康复需求,存在巨大缺口。
其中, 公立康复医院 2010 年共 150 家,2019 年共 161 家,近十年来保持近乎稳定的水平。
康复医学科床位数总体不足,但占比不断升高。
床位的增速与医疗机构数量较为一致, 保持了 10%以上的年增长,且在医院总床位的占比不断提升,近十年来增长超过两倍。
至 2019 年,医院中的康复医学科床位共有 22.35 万张,相当于每万人拥有康复床位数约 1.60 张,已经有了可观的改善。
但 2019 年中国每千人口医疗机构床位数已有 6.3 张,康 复医学科在其中的占比仅为 3.09%,占医院总床位的 3.25%,即使叠加重症医学科、职 业病科等相关学科,仍为少数,与其上游的内外妇儿科室相比有较大提升空间。
假定以 《北京市医疗卫生服务体系规划(2016—2020 年)》中的人均康复床位目标(即每千人 0.5 张)估算 2030 年全国康复床位总目标,2030 年全国康复床位需求为 70 万张,2019 年中 国康复医疗行业床位共计 271695 张,那么缺口将达 43 万张。
❸ 康复服务的人才储备相对不足
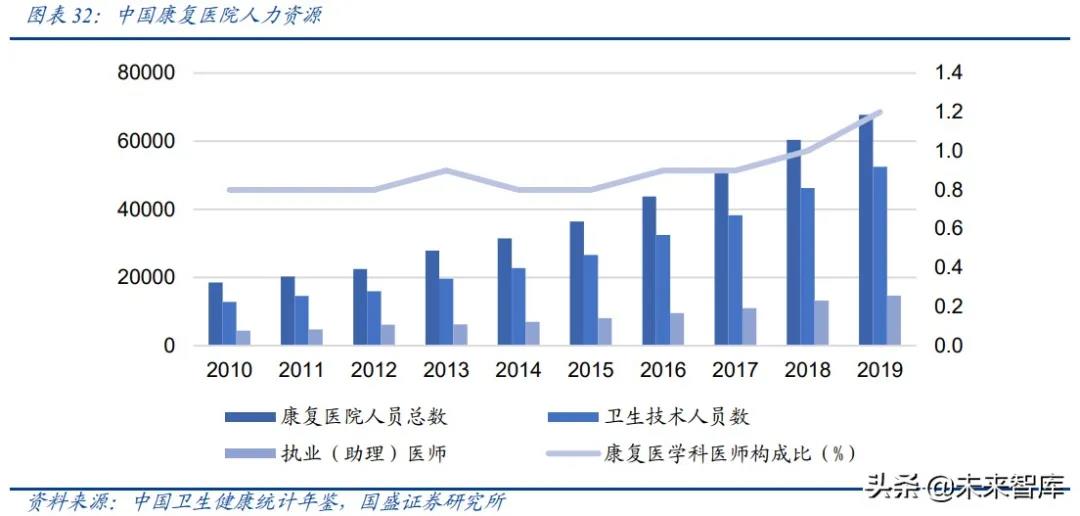
我国康复医院人员总数及其中的卫生技术人员数量绝对值显著上升,但仍为相对弱势学科。
2019 年是 2010 年的 4 倍左右,且近年来增速有所提升,反映了康复医院规模的扩大和人力资源储备的增加。
然而,康复医学科依然属于亟待发展的学科,每十万人拥有康复执业(助理)医师数约为 1 人,且 2019 年康复医学科执业(助理)医师仅占到全体 的 1.2%,十年以来增长较不明显。
康复领域人力资源的缺口与其培养方式与薪酬激励不无关系。
康复专业技师与医师在培 养路径上,与其他科室未有显著差异,同样需要较长周期,缺乏足够的激励机制。
根据 丁香园发布的《2020 中国医院薪酬调研报告》,康复科初级、中级、副高和正高职称医务人员平均年薪分别在 5-10 万、10-15 万、20-25 万和 25-30 万之间,处于相对靠后的科室。
在这一点上,民营医院相对于公立医院,康复科正高职称级别的薪酬溢价为 1.42, 体现出机构人才招募决心,一定程度上提示了未来高级康复学科人才向民营机构流动的 可能性。
►正向政策引导民营康复医院蓬勃发展
国家层面加速推进康复医疗发展,提升学科价值与地位。2010 年,四部委联合发文将 9 项医疗康复项目纳入基本医疗保障范围,康复医疗的价值得到社会广泛肯定,地位得到显著提升。
“十三五”以来,更是有大量相关政策发布,充分关注残疾人、老年人的康复需求,将强化三级康复体系列为国家重点工作,近年来,重症康复的专科建设也纳入了 计划。
正向政策连续向市场释放积极信号,社会力量是下一阶段行业发展的主要推动力。行政管理部门在政策制定中为康复器具生产提供了机遇,国务院印发的《国务院关于加快发 展康复辅助器具产业的若干意见》提出增强自主创新能力、促进产业优化升级、扩大市场有效供给、营造良好市场环境 4 项主要任务,科技部和发改委也将康复辅助器具研发创新和应用示范纳入相关重点支持范围。
另外,康复领域的社会办医也受到鼓励,政府将支持社会力量举办康复、养老和护理机构,放宽准入要求,为公立服务体系提供重要的补充作用。
►行业龙头尚未确立,康复服务市场多方登场
❶ 社会资本增加行业活力,市场竞争初具规模
民营医院在康复专科医院中逐渐占据主导地位。在我国康复专科医院数量有限的背景下,公立机构增长乏力,反观民营机构,近十年来从 118 家发展为 545 家,年复合增长率 18.53%。
在绝对数增长的同时,民营医院占比从 50%以下扩大至 75%以上,已成为相关 领域不可或缺的重要力量。
在市场加速和长期政策的利好下,相信该趋势还会继续保持, 并进一步展现出民营资本介入康复医疗服务的优势。

多家上市公司布局民营医院,但康复专科整体较为松散,还未形成确定格局。
国内经济不断发展,人民生活水平不断提高,部分康复项目纳入医保,一定程度上解决了康复服务的支付问题。
康复学科的重要性获得行业医生认可,民众康复意识不断增强,将促进康复服务的渗透率进一步增长。
目前涉足康复服务领域的上市公司通过收购等手段进行了一定积累,与个别医院合作探索了直接的转诊关系,但整体布点较少,机构网络较为松散。参考美国康复医疗行业的发展,国内民营康复医疗仍具有较大发展空间,在各方布局和竞争下,龙头企业有望在国内出现并造就高市值。
❷ 康复专科优势清晰,可复制经验促进康复连锁布局
康复医疗并不是孤岛,依托肿瘤、脑科等具体学科差异化发展,加强学术优势将促进服 务壁垒的形成。
康复专科依赖从治疗科室转诊,康复治疗方向的“医联体”正处于摸索阶段。
国内康复医疗服务企业多形成“综合+专科”的发展战略,保证两者协同并进,实现综合医院向康复医 疗机构的引流,提供全面完善的医疗服务。
2015 年 7 月,广东省工伤康复中心与广州白云区正式签订“康复医疗联合体”合作协议,利用中心优质的康复医疗资源,拓展群众看病就医、居家养老和家庭医疗服务体系建设,成为广东省首个以康复治疗为方向的“医联体”。
相关实践模仿了美国亚急性期治疗医院、康复医疗机构或长期护理机构的思路来分流综合医院患者,强化了“疾病治疗—康复—长期护理”的三级康复医疗体系。
这一实践模式可能会成为未来康复医院融入分级诊疗的重要途径,得到资质认可的民营机构将会获得更多潜在的合作单位,接收到更多有康复需求的患者。
在综合性医院有所布局的企业也占有天然优势,便于从上至下发展康复专科医院、康复医疗中心、康复护理院等, 实现区域联动和分级诊疗。
❸ 康复服务的黄金赛道热度高涨
康复医院受到青睐的主要原因是收入增长快,盈利周期短。从逻辑上看,上市公司进入康复医疗行业主要通过民营医院,而康复科室在公立医院并不是重点科室,发展十分受限,这为民营康复医疗的差异化发展提供了机会。
此外,民营医院与公立医院的成本结构相差不大,在鼓励社会办医的政策下,民营医院若提高服务质量保证患者资源,民营市场份额及医疗服务收入将确定提高。
行业高度景气,促使更多参与者涌入市场。2021 年 5 月,上市公司天宸股份公告拟筹建上海天宸康复医院,原本立足房地产行业的公司正式转型医疗健康行业。
在国家政策的 鼓励和助推下,近年来已有十多家上市公司通过自建、收购和托管的方式跨界涉足康复医疗服务,其中海宁皮城的主业是皮革市场,三星医疗的主业是智能配用电,湖南发展 的主业是水力发电,而澳洋健康的主业则是化学纤维。天士力、昆药集团、复星医药等多家医疗健康相关企业也将目光投向了康复医疗服务市场。


